La «atención médica basada en valor» propone medir los servicios médicos en términos relevantes para los pacientes. Con ello parece acercarse una revolución en la atención médica: el fin de la asimetría de información entre consumidores y proveedores, que dificulta a los pacientes valorar la calidad de lo que reciben.
Raúl Aular / 15 de diciembre de 2016
Es una preocupación universal: ofrecer atención médica de buena calidad, para todos y a un costo sostenible. Pero este problema no ha sido resuelto de manera eficaz en casi ninguna parte del mundo. Los países con economías avanzadas enfrentan el grave problema del ritmo de crecimiento de los costos de la atención médica, que se «tragan» un porcentaje creciente del producto interno bruto. Las economías de mediano y bajo desarrollo enfrentan los problemas derivados de una deficiente provisión de servicios de atención médica, con costos crecientes y difícilmente financiables por países que deben distribuir recursos escasos entre múltiples necesidades, todas urgentes e impostergables.
La asimetría de información entre «consumidor» y «proveedor», en el caso específico de los servicios de atención médica, está suficientemente documentada. En la provisión de atención médica los pacientes tienen grandes dificultades para comprender las características y la calidad del servicio que adquieren, lo que impide a este mercado lograr soluciones óptimas. Esta «falla de mercado» es la base para justificar la intervención de múltiples actores —el Estado, los colegios profesionales y las empresas dedicadas a la cobertura de riesgos médicos— en la relación proveedor-paciente.
La velocidad de la innovación tecnológica en medicina, el hecho de que la demanda es de suyo inelástica (la demanda difícilmente disminuye cuando el precio aumenta), la tendencia a suponer que mientras más moderno, costoso y sofisticado mejor es el servicio, y la deficiente medición del desempeño clínico según criterios estandarizados son elementos que se asocian con la escalada de costos, sin que esto se corresponda con una mejora objetiva, medible, en la salud de la población. Hay países que gastan más del doble que otros —como porcentaje de sus respectivas economías— sin que ningún indicador de salud de la población refleje esa inmensa diferencia en costos.
La medicina basada en evidencias evita que el médico indique estudios diagnósticos o intervenciones terapéuticas basados en su limitada experiencia personal
Han sido múltiples las intervenciones, iniciativas y estrategias ejecutadas con la finalidad de resolver el inmenso problema de ofrecer atención médica de calidad a todos y a costos sostenibles. Iniciativas de control de costos, implantación de sistemas de historias clínicas electrónicas, reingeniería, medicina basada en evidencias, implantación de protocolos clínicos, enfoque en la atención primaria y apalancamiento en tecnología de información son algunas de las acciones que se han emprendido en muchos hospitales del mundo con la finalidad de controlar los costos. Sin embargo, la curva ascendente se ha mantenido con pendiente positiva de manera inmutable por décadas.
Descargue el artículo en pdf aquí.
Una estrategia que despertó expectativas fue la medicina basada en evidencias. Es una aproximación al ejercicio clínico ampliamente extendida y enseñada en las escuelas de medicina, que consiste en pedir pruebas científicas, derivadas de estudios con exigentes estándares metodológicos, para cada conducta clínica. De esta manera se evita que el médico indique estudios diagnósticos o intervenciones terapéuticas basados en su limitada experiencia personal, e incentiva a que justifique sus conductas con estudios que muestren el impacto esperado en los pacientes.
Entre los productos finales de toda investigación clínica en la búsqueda de pruebas del impacto de las intervenciones en los pacientes se encuentran los múltiples protocolos médicos que sirven de guía a los proveedores de servicios. La aplicación de protocolos de atención médica, validados por prestigiosas instituciones académicas e investigación clínica, constituye la forma de trabajar de acuerdo con las mejores prácticas y, en muchas oportunidades, un requisito fundamental para que un hospital o cualquier otra organización de salud obtenga acreditación de organismos reguladores.
El desempeño de la industria de la atención médica no ha cambiado significativamente, a pesar de los inmensos esfuerzos de gerentes, estrategas, médicos y muchos otros profesionales. Persisten costos que se hacen insostenibles y una fragmentación de los servicios que pone a los pacientes a «peregrinar» de departamento en departamento y de institución en institución, para «ensamblar» un producto final que nadie ofrece completo y armado.
Imagine qué pasaría si en un restaurant los clientes fuesen atendidos como cuando los pacientes van a un hospital. Cuando un cliente entra a un restaurant y desea cenar un centro de lomito a la pimienta con vegetales al vapor, simplemente pide el plato, se lo traen a la mesa y luego se lo facturan. Si el restaurante funcionara como un hospital, el cliente tendría que pedir una cita con el experto en carnes, luego otra con el experto en vegetales, luego otra con el departamento de especias y cocción. Iría, paso a paso, con su plato en la mano, y obtendría los componentes de su producto final, que debe armar por su cuenta a lo largo de una peregrinación de un especialista a otro. Al final no le facturarán el plato que pidió, sino 300 gramos de lomito, 5 de pimienta, 20 de sal, 100 de mantequilla, 100 de brócoli, 1 hora de servicios de cocción, limpieza y adecuación de cubiertos, mesa y silla e incluso 200 litros de aire ambiente acondicionado.
Si usted va a un hospital las cosas que al paciente le importan —cuándo arranco a trabajar de nuevo, cuándo no tendré dolor, cuándo puedo correr otra vez, cuándo podré comer torta de chocolate— prácticamente no se miden
Este ejemplo puede lucir exagerado, pero es exactamente lo que sucede cuando se visita un hospital o clínica en la mayor parte del mundo. Adicionalmente, si el cliente tuviera una queja en relación con el plato que pidió le pueden decir que esa queja no es relevante porque su lomito a la pimienta fue elaborado por especialistas de acuerdo con todos los protocolos del caso validados empíricamente y que, aunque tenga una queja, en realidad todo se hizo como se debía hacer. Obviamente, a muy pocos clientes les importan los procedimientos o las acreditaciones de procesos que el restaurant tenga. La gerencia prestará mucha más atención a lo que le importa al cliente (el servicio, la calidad y el sabor de la comida, y que en la digestión de los alimentos no haya «complicaciones»). Pero si usted va a un hospital las cosas que al paciente le importan —cuándo arranco a trabajar de nuevo, cuándo no tendré dolor, cuándo puedo correr otra vez, cuándo podré comer torta de chocolate— prácticamente no se miden y raramente están bajo el radar de la gerencia o la dirección médica.
Los servicios médicos se pagan, en casi todo el mundo, según el esquema de tarifa por servicio (fee for service); es decir, si el hospital ejecuta el procedimiento se procede al pago. Pero casi nadie mide el impacto de ese procedimiento para el paciente. Si un paciente debe implantarse una prótesis de rodilla, al terminar la cirugía se procede al pago por el procedimiento realizado, independientemente de si el paciente logra caminar de nuevo a las dos semanas o pueda hacerlo después de tres meses. Si las diferencias en desempeño clínico son consistentes, es probable que si el paciente pudo caminar de nuevo a las dos semanas haya sido operado en una institución cuyos procesos se ejecutan de forma confiable, se usa instrumental y equipamiento avanzado, los médicos tienen un grado superior de entrenamiento y las enfermeras están especializadas. Sin embargo, muchas veces se paga el procedimiento sin tomar en cuenta las diferencias en desempeño clínico: dado que ambas intervenciones corresponden al mismo diagnóstico y tienen el mismo nombre se pagan igual, aunque sean dos servicios muy diferentes.
¿Hay solución? ¿Qué se puede hacer?
¿Qué se puede hacer para que los servicios de atención médica sean entregados y pagados de forma «empaquetada», ensamblada según lo que es importante para los pacientes, de manera que se pueda evidenciar la calidad con indicadores pertinentes y comprensibles para ellos, y minimizar así el efecto de la asimetría de información?
Desde hace más de diez años se ha estudiado la posibilidad de adoptar una estrategia radicalmente diferente para los servicios de atención médica: la atención médica basada en valor. Esto implica utilizar como indicador máximo el valor entregado al paciente, medido como desempeño clínico, determinado con indicadores pertinentes y comprensibles para el paciente, dividido entre los costos totales de atención. El desempeño clínico debe medirse, no por intervención o procedimiento, sino por condición clínica completa; es decir, si un paciente consulta por una fractura de húmero no se mide el desempeño de la consulta de emergencia ni de la cirugía: se mide el desempeño obtenido a partir de todas las acciones dedicadas a resolver esa condición clínica hasta que el estado de salud se recupera, no solo hasta el momento en el cual el paciente es dado de alta, sino hasta su evolución posterior. Este desempeño se divide entonces entre los costos totales incurridos por ese paciente y se calcula el «valor entregado».
Una clara ventaja de esta aproximación es que nadie puede pretender reducir costos en detrimento del desempeño clínico del paciente, porque el valor no depende solo de «gastar menos». Tampoco puede nadie ejecutar acciones que suban los costos sin que tengan impacto positivo en el desempeño clínico (medido con indicadores pertinentes y comprensibles para el paciente), porque afectaría negativamente el valor entregado. Medir el desempeño en términos de valor para el paciente permite alinear estratégicamente las acciones en torno a un indicador objetivo lo suficientemente holístico para asegurar el foco estratégico de organizaciones tan complejas como hospitales y clínicas.
El desempeño clínico debe medirse, no por intervención o procedimiento, sino por condición clínica completa
Una aproximación a la gerencia de hospitales y clínicas hace surgir una serie de preguntas:
- ¿Cómo medir el desempeño clínico de forma comparable y confiable, y tomar en cuenta las considerables diferencias entre los pacientes?
- ¿Cómo obtener la información si el paciente ya no está hospitalizado?
- ¿Cómo puede medirse el costo de atención por cada condición para cada paciente, y tomar en cuenta no solo los costos directos, sino la gran cantidad de costos fijos que deben distribuirse adecuadamente?
- ¿Qué tipo de tecnologías de información se requiere para que un esfuerzo tan significativo y exhaustivo de medición no consuma recursos gerenciales inaceptablemente altos?
- ¿Qué puede probar que la atención médica basada en valor no es solo una conceptualización teórica inaplicable en la práctica?
- ¿Qué relevancia puede tener esto en un entorno como el venezolano, donde abruman tantas necesidades y requisitos básicos?
Estas preguntas no son originales. Hay gente que se ha preguntado lo mismo y, no solo eso, que ya trabaja en la solución de estos problemas, obtiene éxitos tempranos y expande los principios de la atención médica basada en valor hacia audiencias globales cada vez más relevantes. El estado del arte en la atención médica basada en valor puede resumirse en siete puntos:
- Uno de los principales propulsores y líderes intelectuales de la creación y la difusión de la atención médica basada en valor es el profesor Michael Porter de la Escuela de Negocios de Harvard.
- El centro dirigido por el profesor Porter en Harvard (Centro para la Estrategia y la Competitividad) junto con el Boston Consulting Group y el Instituto Karolinska de Estocolmo fundaron hace cuatro años el Consorcio Internacional para la Medición de Desempeño en Salud (ICHOM, por sus siglas en inglés), con dos sedes principales, en Boston y en Londres.
- ICHOM ha emprendido un esfuerzo monumental de creación de equipos globales para crear estándares de medición de desempeño por condición clínica ajustados al riesgo de cada paciente. Esas guías están disponibles en internet y ya se utilizan en varios centros piloto en el mundo.
- ICHOM creó el Tech Hub, una comunidad de desarrolladores de software dedicados a facilitar la medición de indicadores por parte de los pacientes, con herramientas amigables y de fácil comprensión.
- ICHOM ha establecido una alianza estratégica con la empresa irlandesa ICON, líder global en tecnología de información para el seguimiento de ensayos clínicos, con la finalidad de comenzar a crear bases de datos estructuradas que permitan esfuerzos para establecer prácticas de referencia globales.
- El interés en la atención médica basada en valor ha permitido crear un equipo de evaluación en el Foro Económico Mundial, con la finalidad de explorar el valor potencial de ejecución para proyectos globales.
- Se han organizado dos eventos globales de la comunidad ICHOM: el primero el año pasado en Boston y el segundo en mayo de este año en Londres, con más de 800 personas de los cinco continentes entre directores médicos, académicos, gerentes y encargados de formular políticas públicas. Entre los panelistas se encontraban la ministra de Salud de Bélgica, el ministro de Salud de Portugal, el presidente global de Medtronic, el jefe de Información y Estadísticas de la OECD, el presidente del Boston Consulting Group y el profesor Porter, entre otros expertos globales.
Todos estos esfuerzos y avances han hecho que la atención médica basada en valor sea una «amenaza creíble» y no una abstracción teórica. De hecho, hay organizaciones que miden su desempeño con los estándares elaborados por ICHOM.
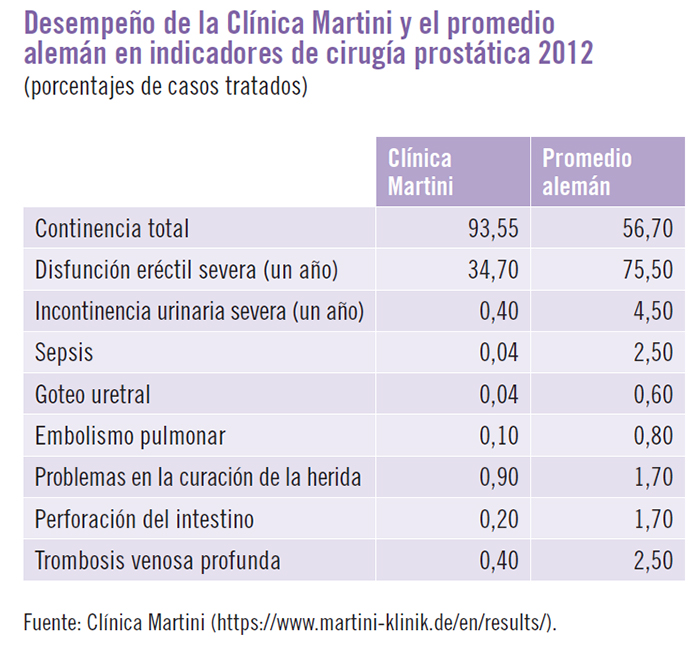
Una de las instituciones emblemáticas es la Clínica Martini, en Hamburgo, Alemania, un hospital privado totalmente especializado en una condición clínica: el cáncer de próstata. Es un ejemplo especialmente relevante para ilustrar qué es la atención médica basada en valor y el impacto que puede llegar a tener. Las características organizacionales fundamentales de la Clínica Martini son:
- Está totalmente concentrada en una condición clínica, lo cual le permite manejar grandes cantidades de pacientes y tener escala económica y operativa para muchos procedimientos especializados.
- Mide sistemáticamente la evolución de cada paciente con los estándares desarrollados por ICHOM.
- Evalúa desviaciones de desempeño en reuniones semanales del equipo clínico y, si los indicadores muestran que el rendimiento de algún miembro del equipo disminuye inmediatamente se le incorpora a un programa de reentrenamiento. El líder fundador y director médico de la Clínica Martini también ha tomado el programa: no hay excusas.
Estas tres características de la Clínica Martini le han permitido lograr un desempeño organizacional superior a escala global, y permiten entender el impacto potencial de la medición sistemática del desempeño y la evolución de los pacientes mediante indicadores pertinentes y comprensibles para ellos. Los indicadores comparados con el promedio alemán están disponibles en su página de internet y muestran diferencias de magnitudes solo explicables por la implantación de una manera completamente distinta de hacer las cosas.
Estos resultados sorprendentes son consecuencia directa de un esfuerzo de mejora continua, basado en la medición sistemática de la evolución de los pacientes en una organización especializada en una condición clínica; es decir, hacer las cosas de forma muy diferente del promedio. En efecto, la forma más generalizada de proveer servicios de atención médica es el hospital general de múltiples especialidades: una organización de tamaño considerable en la cual trabajan médicos especialistas en casi todas las ramas de la medicina y donde se atiende, en consecuencia, todo tipo de pacientes. Esta forma de organización implica que, en una ciudad promedio, existan varios hospitales que manejen un volumen de medio a bajo en todas las especialidades. La consecuencia de manejar un bajo número de pacientes es que no se llega a la escala económica adecuada para que el equipo de salud obtenga la experiencia necesaria en procedimientos especializados. No es lo mismo manejar los pocos casos de cáncer de próstata de un servicio de urología promedio que manejar los más de 2.000 casos anuales que se atienden en la Clínica Martini. La escala permite que los médicos hagan lo que realmente les gusta, que sea económicamente viable tener equipos avanzados y costosos (como un robot), y que la experiencia práctica se traduzca en una diferencia abismal en lo referente al desempeño y la evolución de los pacientes. La medicina no es una ciencia abstracta que pueda ser aprendida solo con ejercicios de reflexión: es un arte, un oficio, y nada sustituye a la experiencia.
Implicaciones para Venezuela
Así como en la Clínica Martini se ha logrado alinear a toda una organización hacia la maximización del valor entregado a los pacientes, otras instituciones están haciendo lo mismo (en Holanda, Estados Unidos, India, Singapur, Australia, Reino Unido y muchos otros países), no solo con respecto al cáncer de próstata, sino con muchas otras condiciones clínicas para las cuales existen guías de medición estandarizadas desarrolladas por ICHOM, como enfermedad coronaria, cataratas, enfermedad de Parkinson y embarazo, entre otras. Aprovechar la oportunidad que puede estar detrás de una ejecución global de estrategias orientadas al valor depende, en gran medida, de la prioridad que le asignen al tema gobiernos, organismos multilaterales y otros actores relevantes en el diseño y la ejecución de políticas públicas.
Esto tiene implicaciones importantísimas en la manera como se conciben, diseñan e implantan las políticas públicas orientadas a la provisión de atención médica; en el caso de Venezuela las implicaciones son aún más relevantes, pues en el país es inevitable y urgente iniciar un ambicioso proceso de reflexión, estudio, diseño, dimensionamiento y definición de políticas públicas para resolver los apremiantes problemas de hospitales y clínicas. No contar con atención médica de calidad, además de causar sufrimientos, es una barrera ineludible para el desarrollo económico. Cualquier esfuerzo dirigido a implantar un sistema de atención médica sostenible, integrado, universal y de excelente calidad para todos los venezolanos debe tomar en cuenta el camino recorrido por otros países y evitar repetir estrategias de cuyo fracaso ya haya pruebas.
Venezuela enfrenta un problema muy básico de escasa oferta de servicios y, precisamente por tener problemas tan básicos, existe la oportunidad de formular una estrategia general. Es como tener un papel en blanco. Entre las decisiones estarán la forma de organizar la nueva infraestructura y la lógica de funcionamiento del sistema. ¿Se construirán nuevos hospitales generales multiespecialidad o se dará preferencia a instituciones orientadas a una condición clínica? ¿Qué relevancia tendrá y cómo se integrará la tecnología de información para que la información de las distintas instituciones sea comparable, pertinente y estandarizada? ¿Se implantará un sistema único de historias clínicas electrónicas que permita más transparencia y seguridad? ¿Se mantendrán presupuestos diseñados centralmente o se diseñará un sistema que permita a las distintas organizaciones vincular su robustez financiera con su desempeño? ¿Cómo se medirá el desempeño organizacional y profesional? ¿Cuánta libertad tendrán los hospitales para desarrollar estrategias de origen local? ¿Cómo se vincularán los sistemas público y privado?
Todas estas preguntas tienen respuestas radicalmente diferentes, de acuerdo con los paradigmas con los que sean abordadas. Lo peor que puede ocurrir, ante la oportunidad de moldear la atención médica del futuro, es emprender la tarea con un equipamiento intelectual y paradigmas mentales equivocados. Hay muchas pruebas de lo que funciona y lo que no funciona. No es necesario repetir errores pasados: es más inteligente escarmentar en cabeza ajena.
Raúl Aular, profesor invitado del IESA / @raulaulardr / raulaular@gmail.com